随着全球人口老龄化的加速,糖尿病肾病(DKD)正逐渐成为威胁老年人健康的“无声杀手”。据《柳叶刀》2023年全球疾病负担研究显示,全球20岁及以上慢性肾病患者已达7.88亿,其中糖尿病是导致终末期肾病的主要原因。在老龄化的推动下,糖尿病肾病的发病率、患病率和疾病负担呈上升趋势,给公共卫生体系和社会经济发展带来严峻挑战。
1.衰老与糖尿病肾病的双向关联
衰老与糖尿病肾病之间存在复杂的双向关联:
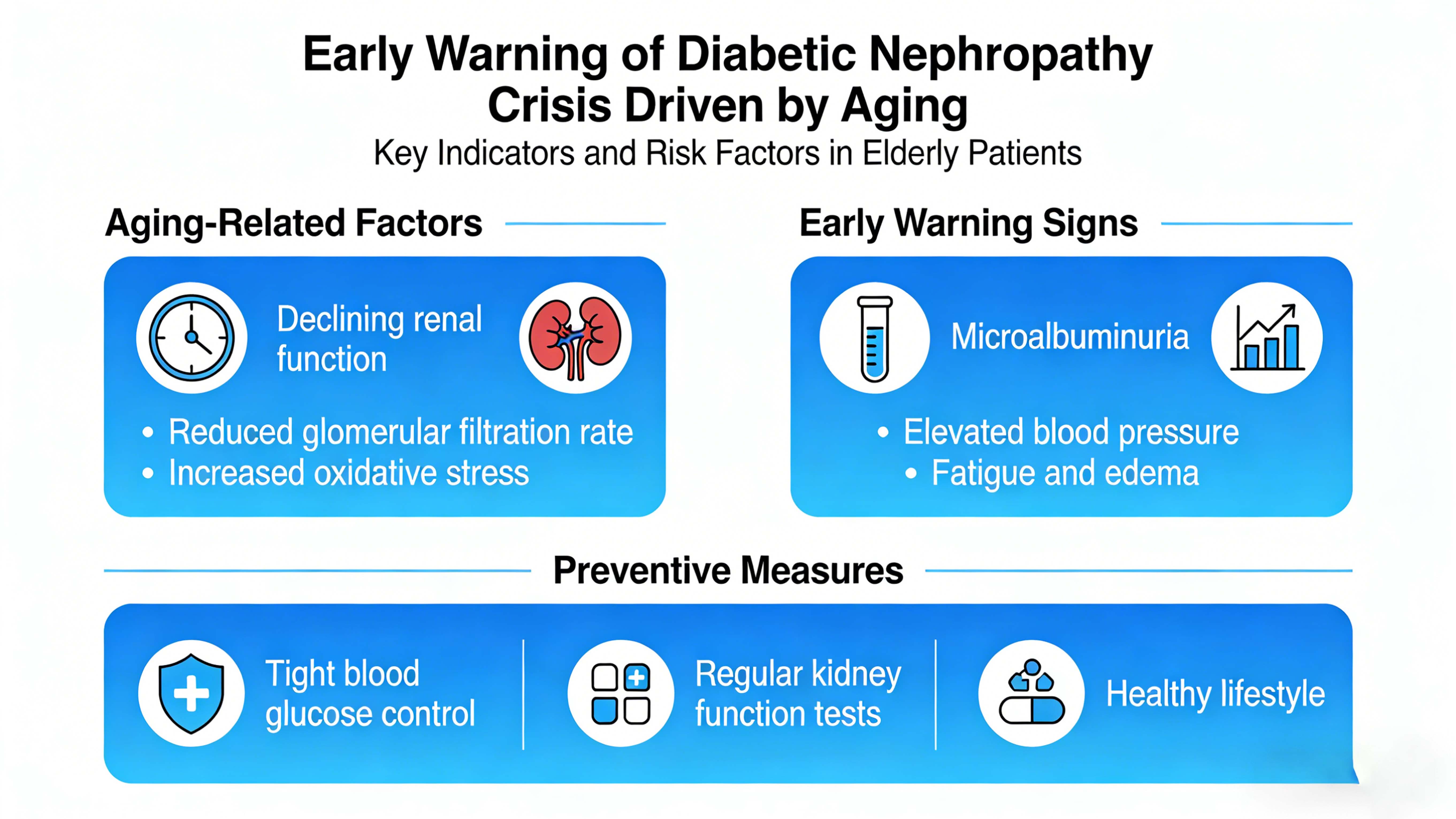
01生理衰退的累加效应:随着衰老,肾脏的生理功能逐渐衰退,肾小球滤过率(GFR)以每年约0.75~1.0ml/min的速度下降,肾脏的自我修复能力也减弱。同时,胰岛素抵抗增加,胰岛β细胞功能下降,老年人患糖尿病的风险明显增加。这种生理衰退和糖尿病的叠加效应使老年糖尿病患者更容易受到肾脏损伤。
02合并症协同损害:老年糖尿病患者常合并高血压、高血脂、心血管病等慢性疾病,可协同损害肾功能。研究表明,合并高血压的糖尿病患者患糖尿病肾病的风险是不合并高血压的糖尿病患者的2.3倍。高血压和高脂血症患者的风险高出4.1倍。
药物性肾损伤风险增加:老年患者往往需要同时服用多种药物,且部分降糖药、降压药、非甾体抗炎药具有一定的肾毒性。此外,老年患者代谢药物能力下降,体内半衰期延长,进一步增加药物性肾损伤的风险。
04认知能力下降的影响:部分老年患者认知能力下降,可能会导致血糖监测不规律、不依从用药等问题,从而影响血糖控制效果,加速糖尿病肾病的进展。血糖套件
2、老龄化背景下糖尿病肾病的患病率及趋势
01 发病率持续上升:根据全球疾病负担(GBD)2021数据,1990年至2021年全球2型糖尿病相关慢性肾脏病年龄标准化发病率(ASIR)每年增加1.928%,中国每年增长率高达2.682%。在65岁以上的老年人群中,糖尿病肾病的发病率已达30%-50%,是青壮年患者的2-3倍。
02 患病率显着增加:随着人口老龄化和糖尿病患病率的增加,糖尿病肾病的患病率也呈现显着增加。 2023年,中国成年人患有慢性肾病的人数已达1.52亿,其中约30%是由糖尿病引起的。在老年糖尿病患者中,糖尿病肾病的患病率高达40%-60%。
疾病负担日益加重:糖尿病肾病不仅严重影响患者的生活质量,还带来沉重的经济负担。据统计,终末期肾病患者年平均医疗费用高达10万-15万元,老年患者因并发症较多、身体状况较差,医疗费用是中青年患者的1.5-2倍。此外,糖尿病肾病还可导致患者丧失劳动能力,给家庭和社会带来间接经济损失。
未来趋势不容乐观:根据贝叶斯年龄阶段队列(BAPC)模型,未来十年全球和中国2型糖尿病相关慢性肾病负担将持续增加。随着人口老龄化进一步加剧,老年糖尿病患者数量将持续增加,糖尿病肾病防治形势将更加严峻。
3.老龄化背景下糖尿病肾病的预警和筛查策略
早期预警和筛查是延缓糖尿病肾病进展、减轻疾病负担的关键:
高危人群识别:老年糖尿病患者,尤其是患有高血压、高脂血症、心血管疾病、肥胖等危险因素的患者,是患糖尿病肾病的高危人群。此外,有糖尿病家族史、长期血糖控制不佳、吸烟酗酒的老年患者也应列为重点筛查对象。
02早期筛查指标:尿白蛋白/肌酐比值(UACR):是糖尿病肾病早期筛查的首选,建议每年检测1-2次。当UACR≥30mg/g时,提示早期肾损伤。
肾小球滤过率(eGFR):血清肌酐、年龄、性别等因素均可计算,建议每年检测一次。当eGFR<60ml/min/1.73m²时,肾功能下降。
04 血清胱抑素C是肾小球滤过功能的敏感指标,不受年龄、性别、肌肉量等因素的影响。可作为eGFR的补充指标。
05 肾损伤标志物,如中性粒细胞明胶酶相关脂质运载蛋白(NGAL)和肾损伤分子1(KIM-1),可以更早地发现肾损伤,但尚未广泛应用于临床。
06 筛查频率:对于无肾损害的老年糖尿病患者,建议每年筛查一次UACR和eGFR。建议对早期肾损伤患者每 3 至 6 个月进行一次筛查。对于已确诊的糖尿病肾病患者,应根据病情严重程度增加筛查频率。
筛查路径优化:建立多元化筛查路径,包括医院门诊筛查、社区筛查、家庭自我监测等,同时利用互联网技术开展远程筛查和随访,提高筛查的覆盖面和便捷性。血糖机
4、老龄化背景下糖尿病肾病的综合管理策略
01 血糖控制:严格血糖控制是延缓糖尿病肾病进展的基础。对于老年糖尿病患者,应根据年龄、健康状况、合并症等因素制定个体化的血糖控制目标。一般来说,65岁以下、身体健康的患者糖化血红蛋白(HbA1c)应<7%;对于65岁以上、健康状况不佳或有严重并发症的患者,HbA1c可放宽至<7.5%-8.0%。在选择降糖药物时,应优先选择对肾脏影响较小的药物,如二甲双胍、GLP-1受体激动剂、SGLT2抑制剂等。
02血压控制:高血压是糖尿病肾病进展的重要危险因素,严格控制血压可以明显延缓肾损伤的进展。对于老年糖尿病患者,血压应控制在140/90 MMHG以下。对于有蛋白尿的患者,血压应控制在130/80 MMHG以下。在降压药物的选择上,ACEI或ARB药物是首选,这些药物不仅可以降低血压,还可以降低尿蛋白,保护肾功能。
血脂控制:高脂血症可加重肾脏内脂质沉积,加速肾损伤进展。老年糖尿病患者应定期检测血脂,控制低密度脂蛋白胆固醇(LDL-C)<2.6mmol/L。对于患有心血管疾病的患者,LDL-C应控制在1.8mmol/L以下。在降脂药物的选择上,首选他汀类药物,必要时联合依折麦布或PCSK9抑制剂。
04 生活方式干预:
饮食调整:老年糖尿病肾病患者应遵循优质低蛋白、低钠、低脂肪、高纤维的饮食原则。蛋白质摄入量应控制在每天0.8g/kg体重,透析患者可增加至每天1.0-1.2g/kg。同时应限制钠的摄入量,每日钠摄入量应低于5g。
适度运动:适度运动有助于控制血糖、血压和体重,改善心血管功能。老年患者应选择温和易坚持的运动类型,如散步、打太极拳、温和的健身操等,每周坚持5次以上,每次30分钟左右。运动时间应避免空腹和饭后立即进行,建议饭后1-2小时进行。
戒烟限酒:吸烟会加重肾脏的氧化应激和炎症反应,加速肾损伤的进展。过量饮酒会影响血糖控制并增加患心血管疾病的风险。因此,老年糖尿病患者应戒烟、限制饮酒。
并发症防治:老年糖尿病肾病患者常并发心血管疾病、视网膜病变、神经病变等并发症,应加强并发症的防治。定期进行心血管检查、眼底检查和神经功能检查,及时发现并治疗并发症。
05心理护理:老年糖尿病肾病患者容易出现焦虑、抑郁等心理问题,这些心理问题会影响患者的治疗依从性和生活质量。因此,应加强患者的心理护理,帮助患者正确认识疾病,树立战胜疾病的信心。
五、未来前景与挑战
老龄化背景下,糖尿病肾病的防治面临诸多挑战:
01医疗资源分布不均:老年糖尿病肾病患者数量较多,但医疗资源相对不足,特别是基层医疗机构的诊疗能力有待提高。
患者认知水平有限:部分老年患者对糖尿病肾病的认识不足,缺乏早期筛查和规范治疗的意识。
多学科协作机制不完善:糖尿病肾病的治疗需要内分泌科、肾内科、心内科、营养科等多学科科室的协作,但目前多学科协作机制并不完善。创新药物和技术研发不足:尽管近年来出现了一些新型降糖药物、护肾药物,但许多患者仍无法获得有效治疗。家用血糖仪
未来应加强公共卫生政策支持,加大对糖尿病肾病防治的投入。完善医疗服务体系,增强基层医疗机构诊疗能力;加强健康教育,提高患者认知水平和治疗依从性;建立多学科协作机制,优化糖尿病肾病管理模式;应加大创新药物和技术的研发力度,为患者提供更多治疗选择。只有这样,才能有效应对老龄化背景下的糖尿病肾病危机,保障老年人的健康权益。
发布时间:2026年3月6日